Салон штор в Санкт-Петербурге
Сколько должна быть
нормы и влияние на здоровье
Нормы
Оптимальные и допустимые показатели микроклимата указаны в ГОСТ 30494-2011, СанПиН 1.2.3685-21 и Постановлении Правительства РФ от 06.05.2011 №354. Допустимые параметры — те, при которых человеку не очень комфортно, при длительном воздействии незначительно ухудшается самочувствие и работоспособность, но они не причиняют вред здоровью. Оптимальные параметры — те, при которых относительно комфортно минимум 80% людей в течение длительного времени и организму не приходится тратить особых усилий на терморегуляцию. Минимальная допустимая температура составляет 12 ˚C, максимальная — 28 ˚C, точные цифры зависят от конкретного помещения (ванная комната, туалет, кладовая, кухня, коридор и т. п.) и сезона. Как правило, спать и отдыхать с комфортом в таких условиях невозможно, поэтому это именно допустимая, а не оптимальная температура в комнате для человека. В каких условиях людям комфортно жить?
Для жилых комнат
В ГОСТе и СанПиНе указан общий температурный режим для всех жилых комнат: комфортная температура воздуха в помещении летом составляет 22–25 ˚C, зимой 20–22 ˚C (в холодных регионах 21–23 ˚C). Казалось бы, нормативы для холодного и теплого времени года отличаются всего 2–3 градусами, но при постоянном нахождении в таких условиях разница становится ощутимой.

В соответствии с Постановлением Правительства, компании, предоставляющие коммунальные услуги жителям многоквартирных зданий, обязаны поддерживать показатели на отметке не ниже 18 ˚C, а если комната угловая, то не ниже 20 ˚C. Если управляющая компания не выполняет требования закона, потребитель имеет право потребовать перерасчет коммунальных платежей.
Для спальни
. Врачи рекомендуют спать в проветренных, умеренно прохладных комнатах, поскольку чрезмерная жара вызывает бессонницу, а холод провоцирует кошмары и усиленную работу организма для обеспечения правильной терморегуляции. Достоверно известно, что вследствие некомфортных условий в спальне мы не высыпаемся и днем чувствуем повышенную утомляемость. Оптимально придерживаться ночью показателя на уровне 18–20 ˚C, даже если Вы очень любите тепло или, наоборот, прохладу.
Для гостиной
. В этом помещении нормальная комнатная температура находится в пределах 19–21 ˚C. Если в гостиной смотрят телевизор, читают или играют в настольные игры, рекомендуется повысить показатели до 22 ˚C, иначе из-за отсутствия интенсивных движений организму придется усиленнее работать, чтобы согреться. Для детской
. Несмотря на то, что стандарты едины для всех жилых помещений, в детской нормативные требования к микроклимату выше и сильно зависят от возраста ребенка. Например, из-за несовершенства механизмов терморегуляции у грудничков оптимальная температура в комнате составляет около 20 ˚C, низкие показатели негативно отражаются на самочувствии малыша, высокие могут привести к перегреву и тепловому удару. В подростковом возрасте организм уже хорошо справляется с поддержанием терморегуляции, поэтому легче переносит перепады, можно установить те же показатели, что и для взрослых — 18–20 ˚C для ночного сна и 20–23 ˚C для учебы и отдыха.
Для туалета и кухни
Нормальными считаются показатели в рамках 19–21 ˚C. Если на кухне часто готовят на плите или в духовке, не стоит превышать 17–18 ˚C, так как при готовке будет выделяться дополнительное тепло, значительно нагревающее помещение.
Для ванной
В этом помещении комфортная температура для человека выше, чем в остальных и равняется 24–26 ˚C. Это объясняется высокой влажностью, при которой активнее запускаются процессы теплоотдачи. Если в ванной будет холоднее, то появится ощущение сырости. Если прогревать комнату сильнее, будут созданы идеальные условия для размножения плесневых грибков и опасных бактерий.
Для рабочих помещений
Для личного кабинета, мастерской или другого помещения, где люди учатся или работают, стоит поддерживать 20–22 ˚C. Именно при таких показателях обеспечивается хорошая работоспособность, сохраняется концентрация внимания и не снижается производительность. Рекомендованная нормальная температура в квартире в зависимости от времени года и типа помещения приведена в таблице ниже.Какая температура комфортна
Несмотря на то, что в государственных стандартах четко указано, какая температура должна быть в квартире, в них используются усредненные показатели, не учитывающие возраст и пол жильцов. Для женщин, дошкольников и пожилых людей комфортные показатели находятся на верхней границе нормы. Известно, что, в отличие от представительниц прекрасного пола, мужчины отдают предпочтение более прохладным условиям. По данным американских ученых, эта особенность возникает из-за большего количества мышц у мужчин, способствующих быстрому согреванию тела.

Если цифры на термометре показывают значения в пределах санитарных норм, но Вы все равно испытываете дискомфорт, возможно, причина в восприятии. «Ощущаемая», субъективная температура в комнате зависит:
- от фактической — определяют на основании данных измерительных приборов;
- скорости движения воздуха — из-за сквозняков или включенных вентиляторов нам кажется, что в квартире прохладнее, чем показывает термометр;
- относительной влажности — если паров влаги мало, тело охлаждается сильнее, если влажность воздуха поднять выше 50%, при тех же температурных показателях нам будет казаться, что в комнате стало жарче;
- скорости метаболизма, интенсивности движений и ряда других связанных с этим факторов.
Влияние на здоровье
Комфортная для человека температура воздуха в квартире позволяет не беспокоиться о негативных последствиях для здоровья, а переохлаждение или перегрев могут принести определенные проблемы. Если температура ниже регламентированных показателей, возможно развитие респираторных заболеваний, проблем с нервной системой, обострение воспалительных процессов. Перегрев вызывает вялость, усталость, нарушение водно-электролитного баланса, ухудшение работоспособности, снижение остроты зрения, риск обострения некоторых заболеваний сердца и сосудов (ишемии, мерцательной аритмии и т. п.).

В жару повышается потоотделение, организм теряет часть воды, поэтому кровь становится гуще. Из-за обезвоживания усиливается нагрузка на сердце, поэтому медицинские специалисты рекомендуют людям, страдающим от сердечно-сосудистых патологий, принимать профилактические меры, пить больше воды, чаще проверять давление, избегать физической активности и по возможности оставаться в прохладных помещениях.
Куда пожаловаться
Если Вы считаете, что у Вас нарушаются нормы комнатной температуры, проведите замеры. Чтобы результаты можно было представить управляющей компании (УК), измерения нужно делать правильно: зафиксируйте термометр на высоте более 1,5 метров от пола и на расстоянии более метра от внешних стен. Контрольные замеры делайте каждый час, записывая и фотографируя показания.

Если в отопительный период отклонение от нормы, указанной в Постановлении №354 от 06.05.2011, составляет больше трех градусов ночью и одного градуса днем, это повод для собственника обратиться за перерасчетом расходов на отопление. Для этого нужно выполнить следующие действия:
- вызвать аварийно-диспетчерскую службу. Если проблема не в засоре и не в воздушной пробке, составляется акт о несоблюдении норм;
- написать заявление в УК. Составьте обращение в двух экземплярах и укажите необходимость измерения температурных показателей, не забудьте прикрепить акт аварийной службы. Для того чтобы Вы могли обращаться в вышестоящие организации, обязательно убедитесь, что на Вашем экземпляре документа поставили подпись и печать;
- получить акт. Специалисты ЖКХ должны измерить температуру воздуха в Вашем присутствии. Ознакомьтесь с результатами, если Вы несогласны с ними, можете требовать новую проверку, но уже с представителем жилищной инспекции;
- вместе с актом подать заявление на пересчет стоимости коммунальных услуг в УК. В случае отказа необходимо обратиться с заявлением напрямую в жилищную инспекцию или сразу в Роспотребнадзор.
Прежде чем проходить всю эту сложную долгую процедуру, рекомендуем убедиться, что с остальными показателями микроклимата все в порядке и термометр работает корректно. Если у Вас есть базовая станция MagicAir
, то все просто — точная информация о температуре, влажности, содержании углекислого газа и прочих показателях отображается в веб-интерфейсе и в специальном приложении на смартфоне. Дополнительно оборудование можно подключить к климатической технике и управлять микроклиматом удаленно, выставляя нужные Вам показатели.
Если базовой станции нет, используйте бытовой гигрометр, чтобы вычислить уровень влажности, второй термометр для перепроверки полученных данных, тепловизор или свечу (колебание пламени поможет найти, в каком месте комнаты дует). В большинстве ситуаций достаточно немного повысить существующий уровень влажности и предотвратить потери тепла за счет утепления оконных рам, дверей, полов на первом этаже, наружных стен.
Как создать комфортные условия

Если холодно, а ходить в теплой одежде не хочется, утеплите стены, уложите теплые полы, замените окна на энергоэффективные. Обогреваться можно с помощью любых видов радиаторов, конвекторов, кондиционеров с функцией обогрева. Учитывайте, что обогреватели и кондиционеры оказывают негативное воздействие на воздух: он становится суше и повышается концентрация углекислого газа, из-за чего появляется головная боль, ощущается сонливость, повышается риск аллергических реакций и в целом ухудшается состояние. Открывать окна, чтобы снизить содержание углекислого газа, не лучший способ, так как Вы будете отапливать улицу. Поможет приточная вентиляция, например бризер
. Он подает воздух с улицы, при необходимости обеспечивает его подогрев и очищает от пыли, пыльцы, грибка, неприятных запахов, микроорганизмов.

В России центральное отопление включают в разное время в зависимости от города. Так, в 2020 году в европейской части страны отопительный период в Воркуте начался в августе, а в Ростове-на-Дону только в октябре. На старт подачи отопления влияют погодные условия в конкретной местности: его включают, если в течение 5 суток температура держалась ниже 8 градусов.
Если жарко зимой
, можно отключить батареи или сделать их не такими горячими, уменьшив температуру с помощью терморегулятора или перекрыв оба шаровых крана перед радиатором (если подключение производили правильно). Если окна выходят на солнечную сторону, повесьте плотные шторы. Зимой проветривания с открытыми окнами лучше избегать. Холодные потоки и снижение влажности воздуха понижают температуру окружающего пространства, но при этом способны легко спровоцировать развитие простудных заболеваний и обострение хронических болезней. Чтобы предупредить плохие последствия, пользуйтесь бризерами. Они охлаждают помещение (если установить минимальную температуру входящего потока), обеспечивают постоянный приток свежих воздушных масс, но без сквозняка.
Если жарко летом
, постарайтесь днем закрывать окна, установите кондиционер в комплекте с приточной вентиляцией. Благодаря качественному кондиционированию комната будет интенсивно охлаждаться, а использование бризера, в свою очередь, позволит снизить концентрацию углекислого газа, очистить и обеззаразить имеющийся или попадающий внутрь воздух от различных вредных веществ.

В этой статье мы подробно рассказали Вам, какой должна быть комфортная температура для человека в летнее и зимнее время, почему важно постоянно контролировать показатели и что делать, если они выходят за пределы нормы. Если Вы планируете управлять микроклиматом с помощью климатической техники в доме, рекомендуем прочитать статьи в нашем блоге по выбору оптимальной модели кондиционеров
, увлажнителей
и обогревателей
. Так Вы избежите распространенных ошибок, получите ответы на свои вопросы и сможете самостоятельно создать благоприятную атмосферу для каждого члена семьи.
Комфортной погоды за окном и в доме!
что делать и нужно ли её сбивать? – статьи о здоровье
Оглавление
Высокая температура у новорожденного ребенка является поводом для переживаний родителей. Опасна ли она? Нужно ли снижать ее и при каких значениях? Давайте разберемся.
Норма температуры
Важно понимать, что у недавно родившегося ребенка большинство систем организма являются сформированными, но функционально еще незрелыми. Касается это и центра терморегуляции. По этой причине процессы образования и выделения тепла несовершенны. Особенно ярко это проявляется у недоношенных крох. Они очень чувствительны к внешним условиям, могут быстро замерзать или перегреваться.
Нормальная температура у новорожденного может варьироваться в диапазоне от 37 до 37,5 градуса. Наиболее высокой она является вечером, в период с 18 до 22 часов. Утром показатели обычно более низкие.
Кроме того, температурные показатели во многом зависят от места измерения. Самыми высокими они являются в прямой кишке.
Как же определить нормальную температуру у новорожденного ребенка? Следует провести несколько контрольных замеров, когда ребенок не болен и спокоен. Лучше выполнить три измерения в один день и вычислить среднее значение.
Нужно ли сбивать высокую температуру у новорожденного?
Разберемся.
Существует несколько показаний к ее снижению:
- Температуру новорожденного (до 2 месяцев) нужно сбивать при показателях уже в 37,2–37,9 градуса
- При 38–39 градусах жаропонижающие назначают вне зависимости от возраста
- При показателях свыше 40–41 градуса обязательным является вызов скорой помощи (если не удается обойтись средствами из домашней аптечки)
Первая помощь
В любом случае нужно вызвать врача! Это обусловлено тем, что повышенная температура тела может быть признаком серьезной патологии. Важно понимать, что температурные показатели могут резко повышаться. При этом основная опасность состоит в том, что будут развиваться нарушения снабжения тканей и органов кровью.
Как добиться снижения показателей?
Создайте оптимальные условия окружающей среды. Лучше проветрить комнату и поддерживать в ней температуру не более 19–21 градуса. Если по каким-то причинам невозможно открыть окно, нужно воспользоваться кондиционером или вентилятором.
Ни в коем случае нельзя укутывать ребенка. Напротив, лучше переодеть его в сухую легкую одежду. Подгузник желательно снять. Дело в том, что некоторые современные модели закрывают до третьей части тела малыша и нарушают нормальный теплообмен и отведение избытка влаги.
Также в качестве меры скорой помощи можно рассматривать обтирания. Проводятся они салфетками, смоченными в воде. Важно! Вода не должна быть холодной! Ее идеальная температура – 36–37 градусов. Обтирание проводят от конечностей к телу. Такая процедура улучшает теплоотдачу благодаря испарению влаги, а небольшое трение стимулирует расширение сосудов.
Важно! Запрещено обтирать малышей спиртом, водкой или уксусом! Эти вещества небезопасны для крох. Вдыхание паров может стать причиной дальнейшего повышения температуры тела у новорожденного.
Также можно сделать компресс. Для него в воде смачивают салфетку. Периодически ее смачивают повторно, чтобы не допустить перегрева. При температуре новорожденного в пределах 38 градусов компрессы зачастую помогают существенно улучшить состояние малыша. Важно! Укутывания влажной простыней лучше не практиковать. В этом случае возможно затруднение потоотделения. Это может сократить теплоотдачу. Быстрее лихорадка спадет, если кожа малыша будет дышать.
Если температура у новорожденного повысилась существенно, то в паховую область, в зону подмышек, локтевые и подколенные сгибы, на сонные и височные артерии накладывают кусочки льда, предварительно обернутые в ткань. Также существуют и специальные медикаментозные средства для экстренного устранения признаков лихорадки. Но запастить ими следует заранее. Сегодня выпускаются грелки и охлаждающие пакеты, замерзающие гели.
Если такими способами сбить температуру новорожденному не удается, необходимо предпринять меры по предотвращению обезвоживания. Дело в том, что при лихорадке малыш может потеть. Нередко ситуация усугубляется диареей и рвотой. Все это приводит к быстрой потере организмом запасов воды. Если кроха находится на грудном вскармливании, его как можно чаще прикладывают к груди. Если малыш отказывается, ему дают воду из бутылочки. Важно! Давать сразу слишком много жидкости не следует. Достаточно 1–2 чайных ложек, но регулярно, примерно каждые 20–30 минут. Это обусловлено тем, что большой объем жидкости может ухудшить состояние, спровоцировав рвоту. Если уже отмечаются признаки обезвоживания (сухость слизистых, отсутствие слез, уменьшение количества выделяемой мочи), следует принимать специальные солевые растворы. Важно! Назначают и вводят их обычно после приезда врача или скорой помощи и под контролем специалистов.
Что делать, если нелекарственные способы не действуют, а температура у новорожденного продолжает расти?
Применяют медицинские препараты. Важно! Их перечень следует получить от педиатра в первые же дни жизни крохи. Важно обсудить с врачом те средства, которые можно безбоязненно давать ребенку при лихорадке. Обычно педиатры рекомендуют 2–3 таких препарата. Современные средства для малышей удобны в применении. Они выпускаются в виде сиропов, суспензий и ректальных свечей.
Важно! Особое внимание родители должны уделять не только разовой, но и суточной дозировке препарата. Она зависит от массы тела крохи и определяется индивидуально. Превышение дозы лекарственных веществ очень опасно. Оно может вызывать токсические реакции и тяжелые побочные эффекты.
Оценивать эффективность жаропонижающего средства можно спустя 30–40 минут после его использования. Обычно современные препараты снижают высокую температуру у новорожденного ребенка на 0,5–1,5 градуса. При этом точный эффект заранее предсказать невозможно, так как он зависит от персональной чувствительности к используемым веществам.
Важно! Родителям нужно понимать, что жар – это лишь признак патологии. Поэтому основные действия должны быть направлены не на устранение только лихорадки, а на устранение основных причин, которые привели к ней. Здесь не обойтись без помощи врача.
Преимущества обращения в МЕДСИ
- Опытные педиатры. Наши специалисты готовы оказать любую необходимую помощь малышу и его родителям (в том числе при болезнях с высокой температурой)
- Возможности для консультаций через приложение SmartMed. Эта услуга особенно актуальна в экстренных случаях. Наш врач расскажет, как сбить температуру новорожденному, ответит на вопрос, нужно ли вызывать скорую помощь, и др.
- Возможности для комплексной диагностики. При необходимости вы сможете обратиться в клинику для прохождения обследования. Оно позволит выявить причины лихорадки и провести их устранение
- Возможности для лечения выявленных патологий. У нас работают специалисты, которые занимаются терапией широкого перечня заболеваний детей
- Комфортное посещение клиники. Мы позаботились об отсутствии очередей и обеспечили возможности для консультаций с врачами в удобное время
Чтобы уточнить условия предоставления услуг или записаться на прием, достаточно позвонить по номеру +7 (812) 336-33-33. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Какой должна быть площадь квартиры — сколько квадратных метров должно быть на человека
Грамотно распланировать жилплощадь – задача нетривиальнаяДом – отражение ценностей и внутреннего мира его хозяина. От того, насколько терпеливо вы подойдете к выбору будущего жилья, насколько расчетливы и учтивы вы будете при планировании жизненного пространства, во многом зависят уют и гармония в вашей семье.
Традиционно россияне стремились к обладанию просторными квартирами, что считалось неотъемлемым признаком состоятельности.
Однако в нынешнем стремительно изменяющемся VUCA-мире, все больше людей приходят к выводу, что небольшая жилплощадь позволяет сэкономить личные и финансовые ресурсы для более важных дел. А недостаток квадратных метров с лихвой компенсируется комфортом и эргономичностью планировки квартиры.
Какие есть нормативы площади квартиры
Ст. 50 Жилищного кодекса предусматривает несколько нормативов обеспечения граждан жилплощадью:
- санитарная норма – минимальный размер при расчете маневренного жилого фонда, то есть временного жилья (общежитий и гостиниц) – не менее
6 квадратных метров; - учетная норма – для установления единых критериев признания гражданина нуждающимся в увеличении жилплощади;
- норма предоставления – наименьшее значение квадратуры жилья, в рамках обеспечения по договору соцнайма.
Последний показатель – самый важный, поскольку он определяется, как компромисс между требованиями к минимально комфортной жизни на постоянном месте и возможностями муниципальных властей по обеспечению граждан жилплощадью.
В разных регионах эти нормы могут незначительно различаться, но в среднем составляют: для гражданина без семьи – 33 м2, на семью из двух человек –
42 м2 (21 м2/чел.), из трех – 54 м2 (18 м2/чел.).
Каждый дополнительный член семьи увеличивает этот показатель на 15 квадратных метров. Уменьшение нормы на одного жильца с ростом количества людей в квартире обусловлено тем, что часть полезной площади домочадцы используют совместно.
Если ваше жилье меньше указанных минимумов, вы вправе просить государство об улучшении жилищных условий. Муниципалитет обязан либо переселить вас, либо поставить в очередь на расширение.
Напротив, в редких случаях, когда семья с низким подушевым доходом проживает в доме с большой жилплощадью (например, в расселенной коммунальной квартире), власти могут по запросу взять на себя погашение части затрат на ЖКУ.
Как правильно рассчитать площадь квартиры перед покупкой
В этом вопросе все субъективно, то есть зависит от предпочтений и образа жизни каждого из членов семьи. Однако, чтобы потом не корить себя за неправильно потраченные средства, стоит иметь в виду основные ошибки, допускаемые при подборе жилья.
Даже немного квадратных метров бывает достаточно для счастья- Во-первых, не ставьте во главу угла размер квартиры. Учитывайте финансовые расходы, которые понесет ваш семейный бюджет не только на приобретение излишних квадратных метров, но и на постоянную оплату за них налога и ЖКУ. Сэкономленные средства бывает целесообразнее потратить на более качественный дизайнерский ремонт или новую мебель.
- Во-вторых, учитывайте перспективы роста вашей «ячейки общества» за счет новых «маленьких членов». Кроме того, по мере взросления дети захотят иметь личное пространство, то есть собственные комнаты.
Исходя из приведенных выше нормативов, следует, что семье из 4-х человек нужно не менее 65-75 м2. А если у вас трое детей, то рассчитывайте на 80-90 м2, и так далее.
В пользу большей площади можно привести еще один аргумент – в современных просторных квартирах, как правило, не бывает проблем с освещенностью. А это снижает риски болезней глаз и депрессий.
Почему важно правильно спланировать будущую квартиру
Не секрет, что удачная планировка часто может сделать удобной для жизни даже относительно тесное жилье. Компании, предоставляющие услуги дизайна интерьера большое внимание уделяют именно эргономике пространства.
Жилье считается эргономичным, если расположение помещений, а также мебели и электроники позволяет пользоваться всеми благами цивилизации с наименьшими физическими и временными затратами, а значит и с меньшей нагрузкой на психику домочадцев.
Яркий пример неэргономичной планировки – некоторые советские хрущевки-двушки со сквозным расположением комнат, когда дверь в одну из них находится не в коридоре, а, например, в детской. Чтобы попасть в спальню, родителям приходится на цыпочках проходить мимо спящего ребенка. Или наоборот – малыш ночью идет в туалет через спальню взрослых.
Чтобы избежать подобной дисгармонии, нужно заранее определиться с приоритетами – какие зоны, помимо стандартных, для вас важны.
Если вам тяжело представить свои предпочтения в будущем, обратитесь к специалистам дизайнерских агентств. Опираясь на богатый опыт, они помогут смоделировать оптимальное преобразование пространства и подскажут, на что стоит обратить внимание.
При планировании жилья обязательно учтите свои увлеченияПредставим среднестатистическую российскую семью – родители (отец – бизнесмен, мать – фрилансер), сын-подросток и маленькая дочь. В зависимости от их финансовых возможностей дизайнер может предложить им на выбор несколько вариантов жилья:
- уровень «эконом» (65-75 м2):
- спальня,
- детская,
- кухня-гостиная,
- раздельный санузел;
- уровень «комфорт» (90-100 м2):
- вторая детская,
- второй санузел (мастер-спальня),
- гардероб;
- уровень «премиум» (115-125 м2):
- кабинет,
- гостевая спальня,
- место для занятий спортом.
Здесь представлены лишь несколько вариантов, полет фантазии в этом вопросе безграничен. При этом помните, что вносить значительные изменения в планировку квартиры не всегда разрешено местным законодательством регионов. В любом случае потребуется согласование с техническими органами.
Оптимальная площадь жилых комнат
Спальню размером меньше 9 м2 не стоит даже рассматривать. Это наименьшая квадратура, на которой можно разместить двуспальную кровать и шкаф-гардероб так, чтобы осталось еще пространство для «маневрирования». Если нужно разместить еще трюмо, компьютерный стол и, к примеру, велотренажер, потребуется еще 3-5 м2. Таким образом оптимум здесь – 12-14 м2.
Если речь идет о мастер-спальне, то к основному помещению добавится еще санузел с душевой кабиной (3-4 м2).
Детская должна обеспечивать разбивку на зоны, например: спальная (кровать и комод), игровая (свободное пространство) и учебная (стол со шкафом). Для одного ребенка все это можно разместить на 10-12 м2, если речь идет о двоих, то стоит подыскать помещение в полтора раза больше.
В гостиной принято устанавливать широкий (угловой) диван, журнальный столик, плазму на стене, иногда шкаф-горку и пуфы. Комната должна быть удобной для приема некоторого количества гостей.
Сейчас модно объединять гостиную с кухней. В этом случае оптимальный размер помещения – от 15-18 м2.
Комфортный метраж коридоров, санузлов, кладовых и лоджий
Коридор (или прихожую) лучше выбирать не длинный и узкий, а близкий к квадратной форме, шириной не менее 2 метров. На этой площади поместятся, как минимум, шкаф и обувная полка.
При выборе планировки постарайтесь придерживаться следующей логики: ближе к входной двери в квартиру должны располагаться гостевые помещения, дальше – приватные. Кроме того, детскую лучше разместить подальше от гостиной, это снизит шумовую нагрузку на детей вечером, если к вам пришли гости.
Что касается санузлов, то нормальным будет иметь их два в разных частях квартиры – гостевой и при мастер-спальне. Если в семье больше 2 человек, ванна и туалет желательно должны быть раздельными помещениями.
Стандартный размер гардероба начинается от 3 м2, лоджии – 4-6 м2.
Что делать, если семья растет, и в прежней квартире становится тесно
Расширение жилплощади желательно планировать заранее. Рождение малыша – отличный повод для этого.
Другое знаковое событие – ребенок достиг подросткового возраста (10-12 лет). Теперь ему однозначно нужна собственная комната.
Если у вас два ребенка или более, будьте готовы к тому, что придется расселять их по разным комнатамРазумеется, не всегда у семьи есть финансовая возможность для покупки нового жилья. В этой ситуации есть несколько вариантов действий.
- Сделать перепланировку, а заодно и более современный ремонт. Большое помещение (более 15 м2) можно разделить на два. Дизайнеры предлагают множество решений этой задачи.
- Взять ипотечный кредит.
В крайнем случае можно попросить деньги в долг у родственников или продать какие-нибудь активы. Ведь дом – это ваша тихая гавань, которая убережет от бурь и невзгод.
Как измерить базальную температуру, чтобы определить овуляцию? Практический гайд
Проверено экспертомИзмерять базальную температуру тела (БТТ) и отслеживать овуляцию по температурному графику не всегда просто. Расскажем, как правильно это делать, чтобы забеременеть быстрее.
Часто задаваемые вопросы - ФГБУ «НМИЦ гематологии» Минздрава России
Почему именно я должен сдавать кровь? Разве доноров уже не достаточно?
В России только 1,7% населения являются донорами. Для того чтобы обеспечить достаточный запас крови, необходимо, чтобы хотя бы 4% населения было донорами. Многие люди не подходят для донорства ввиду противопоказаний, т. к. кровь должна быть безопасной для пациентов. Донорами могут быть только здоровые люди в возрасте от 18.
Гематологический научный центр постоянно нуждается в донорах цельной крови, донорах плазмы, донорах тромбоцитов, донорах стволовых клеток. В Центре проходят длительное лечение онкобольные, которым кровь и ее компоненты жизненно необходимы. Без них они просто не смогут выжить после снижающих иммунитет доз химиотерапии.
Каково состояние донорства крови сейчас?
В России меньше половины доноров, чем должно быть для того, чтобы нужды больниц были покрыты. Именно поэтому необходимо, чтобы доноры сдавали кровь регулярно. Кроме крупных трагических событий (теракты, пожары и пр.) существует постоянная потребность современной медицины в компонентах и препаратах донорской крови, ведь практически любая ее область сейчас не обходится без применения трансфузионной терапии (операции, гематология, ЧС, ДТП, роженицы, дети, онкология и др.).
Достаточно ли у меня крови, чтобы делиться ею?
У взрослого человека 4—5 литров крови. Во время кроводачи берут 450 мл крови — это составляет 8% всей крови, которые восстанавливаются в течение 72 часов. Кроводача полностью безопасна, стимулирует иммунную и кроветворную системы.
Сколько времени занимает процедура сдачи крови?
Когда идете сдавать цельную кровь, рассчитывайте на 1 ч 10 мин. Столько времени у вас уйдет на заполнение анкеты, медосмотр и отдых после кроводачи. Сама кроводача цельной крови занимает всего 5—10 минут.
Если вы сдаете плазму, то потратите 1 ч 40 мин, в т. ч. непосредственно на саму процедуру сдачи плазмы — 40 мин.
Весь процесс сдачи тромбоцитов займет у вас 2 ч 30 мин, в т. ч. на саму сдачу — 1 ч 30 мин.
Как выбирают доноров?
Все доноры до каждой дачи крови проходят медосмотр. В это время проводится клинический анализ капиллярной крови из пальца, основательное собеседование с врачом-трансфузиологом, который просматривает заполненную донором анкету и, исходя из состояния здоровья донора и результатов проведенного анализа, определяет, подходит ли человек для донорства. Очень важно, чтобы донор, который заполняет анкету, объективно отвечал на поставленные вопросы.
Вся информация о доноре конфиденциальна.
Но существуют общеизвестные противопоказания к донорству, временные и постоянные, с которыми мы рекомендуем ознакомиться желающим стать донором.
Могу ли я заразиться вирусной инфекцией во время кроводачи?
Заражение донора во время кроводачи невозможно, т. к. его кровь не соприкасается с кровью другого человека, а при проведении процедуры используются одноразовые стерильные иглы и мешки, инструментарий для забора крови, полностью исключающие возможность взаимодействия организма донора с внешней средой.
При процедуре донорства тромбоцитов (тромбоцитаферез) используется замкнутая одноразовая система, когда аппарат для тромбоцитафереза заряжается непосредственно перед каждым донором.
С донорами работают только высококвалифицированные медицинские специалисты донорской службы с многолетним опытом.
Почему надо отдыхать после кроводачи?
Каждый донор должен отдыхать после кроводачи хотя бы 10 минут. Даже если вы чувствуете себя хорошо после кроводачи, выпейте сок, чай, воду или кофе. Это помогает восполнить потерю жидкости в организме. Если вы чувствуете слабость после дачи крови, то опытный персонал донорской службы сможет быстро оказать вам помощь.
Я не помню, когда в последний раз сдавал кровь. Как мне это узнать?
Эту информацию можно уточнить в донорском отделении НМИЦ гематологии по будням с 9:00 до 17:30 по телефонам:
+7 (495) 612-35-33
+7 (905) 568-57-60
Что будут делать с моей кровью?
Кровь каждого донора основательно исследуется. Сначала определяется группа крови по АВ0-системе, резус-принадлежность и Kell принадлежность. Это необходимо для того чтобы пациент получил подходящий ему компонент крови. Затем, чтобы обеспечить безопасное переливание, проводится исследование на наличие гемотрансмиссивных инфекций и сифилиса.
Целиком донорскую кровь не используют. Каждая дозу крови разделяют на эритроцитную взвесь и плазму. Пациент получает именно тот компонент, который ему необходим. Таким образом, кровь одного донора может спасти жизнь нескольким пациентам.
Эритроцитую взвесь используют во время обычных операций, при потере крови, травмах и для лечения анемии.
Плазму используют при болезни печени, потере крови, для лечения сбоев в свертываемости крови, и лечения шокового состояния.
Можно ли у вас приобрести (купить) кровь и ее компоненты?
Кровь и ее компоненты купить нельзя.
Кровь, взятая у доноров в Гематологическом научном центре, используется исключительно для пациентов Центра.
Существует ли заменитель крови?
Кровь — это уникальный органический материал, который нельзя искусственно произвести. Единственным источником крови является донор.
Что я получу за дачу крови?
Донор, сдавший кровь (компоненты), прежде всего, получит денежную компенсацию на питание в размере 5% от установленного прожиточного минимума, 2 выходных дня по месту работы (в день дачи крови и любой другой день по выбору в течение года после донации), а также высокую самооценку от осознания того, что помог другим людям.
Кроме того, у донора будет постоянный контроль состояния своего здоровья.
Обязан ли работодатель отпустить меня с работы на время сдачи крови?
Да, согласно Закону РФ «О донорстве крови и ее компонентов» от 20.07.2012 № 125-ФЗ и Трудовому кодексу РФ (Ст. 186).
Как часто можно сдавать кровь и ее компоненты?
Существует разные виды донорства: донорство цельной крови и донорство компонентов.
Цельную кровь разрешается сдавать не более 5 раз в год мужчинам и не более 4 раз в год женщинам, при этом, интервалы между кроводачами должны быть не менее 60 дней.
Отдельные компоненты крови можно сдавать чаще. Интервалы между разными видами донорства компонентов крови указаны в таблице (читать подробнее).
При донорстве плазмы разрешается сдавать в сумме не более 12 л плазмы в год.
Что касается тромбоцитафереза, то донору разрешено сдавать тромбоциты не чаще раза в месяц. Это связано с тем, что в НМИЦ гематологии применяется аппаратный тромбоцитаферез, при котором доза забираемых за один раз тромбоцитов больше, чем при прерывистом (читать подробнее).
Чем сдача крови отличается от сдачи плазмы и сдачи тромбоцитов?
При сдаче плазмы кровь после отделения от нее части плазмы тут же возвращается обратно в организм донора. При сдаче тромбоцитов из донорской крови выделяются только тромбоциты, а остальные компоненты возвращаются донору.
Выделение из крови плазмы и тромбоцитов происходит путем пропускания донорской крови через специальный аппарат с закрытой одноразовой системой центрифугирования.
Плазму можно сдавать с интервалами не менее 2 недель не более 12 л в год, цельную кровь — не более 5 раз в год с интервалами в 2 месяца, тромбоциты — 12 раз в год с интервалом в 1 месяц.
После пяти регулярных кроводач лучше сделать перерыв на 3—4 месяца. Плазма восстанавливается в течение нескольких дней, кровь — в течение месяца.
Процесс сдачи тромбоцитов занимает порядка 1,5 ч, плазмы — около 40 мин, забор крови — около 10—15 мин. Однако общее время, которое понадобится донору провести в медицинском учреждении, в первом случае составит 2,5 ч, во втором случае — 1 ч 40 мин, в последнем случае — 1 ч 10 мин.
Может ли курильщик быть донором?
Курение не является противопоказанием к донорству. Специалисты рекомендую воздержаться от курения за час до процедуры сдачи крови и не курить в течение одного—двух часов после сдачи.
Что нужно делать для восстановления организма после сдачи крови?
В день кроводачи не рекомендуются тяжелые физические и спортивные нагрузки, подъем тяжестей. Ограничений по вождению автомобиля в день кроводачи нет.
В течение двух дней рекомендуется полноценно и регулярно питаться, выпивать не менее 1—2 литров жидкости в день (алкоголь не рекомендуется).
Далее ведите привычный образ жизни.
Полное восстановление состава крови происходит в течение 5—7 дней. Скорость восстановления разных компонентов крови различна. Чтобы состав крови быстрее восстановился, рекомендуется пить больше жидкости: соки, чай. Необходимо правильное питание: в рационе донора всегда должен присутствовать белок, от которого зависит уровень гемоглобина в крови, а также продукты с большим содержанием железа и кальция.
Обязательно ли регулярным донорам использовать дни отпуска, предоставляемые за сдачу крови, в течение календарного года?
В соответствии со статьей 186 Трудового кодекса Российской Федерации после каждого дня сдачи крови и ее компонентов работнику предоставляется дополнительный день отдыха. Указанный день отдыха по желанию работника может быть присоединен к ежегодному оплачиваемому отпуску или использован в другое время в течение года, после сдачи крови и ее компонентов.
В прежней редакции этой статьи право работника использовать после сдачи крови дополнительный день отдыха ограничивалось календарным годом (с 1 января по 31 декабря), что ущемляло интересы доноров. Более того, в ряде случаев, а именно при сдаче крови в последние дни календарного года, не позволяло его реализовать.
В соответствии с изменениями, внесенными в Трудовой кодекс Федеральным законом от 30.06.2006 г. № 90-ФЗ, из статьи 186 исключено слово «календарный». Таким образом, доноры могут использовать положенный им дополнительный день отдыха в течение 365 дней после сдачи крови.
Законны ли действия работодателя, когда он отказывает в предоставлении дней сотруднику-донору, ссылаясь на то, что тот сдавал кровь, еще не устроившись в данную организацию?
Законодательство РФ не содержит прямого ответа на поставленный вопрос. С одной стороны, предоставление неиспользованных дополнительных дней отдыха, предусмотренных ч. 4 ст. 186 Трудового кодекса РФ, по новому месту работы (у другого работодателя) законодательством не предусмотрено.
С другой стороны, ст. 186 ТК РФ никак не ограничивает право донора на использование дней отдыха только по предыдущему месту работы, однако названная позиция, возможно, приведет к возникновению трудового спора с работодателем, который придется разрешать в органах по рассмотрению индивидуальных трудовых споров (гл. 60 ТК РФ).
Каким образом подтверждать право на звание «Почетный донор»?
Благодаря создаваемой в нашей стране единой системе учета доноров, все донации фиксируются в базах данных учреждений Службы крови, данные должны храниться там много лет.
Обращаем ваше внимание, что для получения права на награждение нагрудным знакам «Почетный донор России» учитываются только безвозмездные донации.
Можно ли у вас стать «Почетным донором Москвы»?
Нет, нагрудный знак «Почетный донор Москвы» предоставляется только учреждениями службы крови подчинения Департамента здравоохранения г. Москвы. Гематологический научный центр — учреждение подчинения Минздрава России, у нас вы можете получить знак «Почетный донор России».
Можно ли быть донором кормящей маме?
На сегодняшний день одним из временных противопоказаний является период беременности и лактации. Должен пройти 1 год после родов и 3 месяца после окончания лактации.
Может ли наличие в крови антигенов Kell (+) стать отводом для донорства?
Наличие в эритроцитах донора антигенов Kell (+) не означает, что человек не может стать активным донором.
При наличии такого показателя в крови он может быть донором плазмы и тромбоцитов.
Подробнее о Kell-принадлежности читайте по этой ссылке.
Можно ли стать донором, если близкий родственник болен неактивным хроническим гепатитом В?
В данной ситуации человек является контактным лицом с больным гепатитом и должен получить отвод от донорства.
Из-за чего возникает цитратная реакция?
При донорстве тромбоцитов, чтобы избежать свертывания крови при ее прохождении через центрифугу для выделения из нее тромбоцитов и плазмы, применяют цитрат натрия (натрий лимоннокислый трехзамещенный 2-водный).
Цитратная реакция — это реакция организма на непереносимость цитрата натрия.
Поэтому регулярным донорам тромбоцитов надо стараться сдавать тромбоциты раз в два—три месяца, а также принимать кальциевые витамины после сдачи и соблюдать рекомендации по питанию (читать подробнее).
Хилёз — это заболевание крови?
Хилёз не заболевание, а состояние, которое обозначает наличие в составе крови триглицеридов — жировых частиц (нейтральных жиров), не позволяющих провести точную диагностику. В норме в крови их быть не должно. Такая кровь после центрифугирования становится белой и очень густой, внешне напоминающей сметану.
Причина высокого уровня нейтральных жиров и образование хилёзной сыворотки — неправильная подготовка к забору крови, когда перед сдачей донором в пищу употребляется алкоголь или жирные продукты.
Хилёзная сыворотка не дает возможности выделить составляющие крови. Следовательно, анализ крови провести невозможно. Также невозможно использование «жирной» крови для переливания реципиенту.
Через 10—12 часов уровень триглицеридов в крови снижается к исходному уровню.
Узнайте, как правильно питаться донору.
Через какое время после донации работникам опасных производств можно выходить на работу?
Если вы работаете на опасном производстве, интервал между донацией и выходом на работу должен составлять не менее 12 часов.
Можно ли считать донации, за которые были выплачены компенсации за питание, безвозмездными? Будут ли они учтены для получения звания «Почетный донор»?
Все донации, после которых вы получали только денежную компенсацию на питание, будут учтены при получении нагрудного знака «Почетный донор России».
Доноры, сдавшие безвозмездно кровь и(или) ее компоненты (за исключением плазмы крови) 40 и более раз или плазму крови 60 и более раз, награждаются нагрудным знаком «Почетный донор России».
Также изменениями, внесенными статьей 61 Федерального закона от 25.11.2013 № 317-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации и признании утратившими силу отдельных положений законодательных актов Российской Федерации по вопросам охраны здоровья граждан в Российской Федерации» в статью 23 Федерального закона от 20 июня 2012 года № 125-ФЗ «О донорстве крови и ее компонентов», установлена наиболее оптимальная формула расчета количественных критериев для достижения права на награждение в случаях смешанного донорства.
Теперь, если донор имеет за плечами, например, двадцать пять и более безвозмездных донаций цельной крови, а затем стал сдавать безвозмездно плазму, право на награждение наступит при общем количестве донаций 40 раз.
Если же донор перешел в категорию доноров плазмы, сдав до этого безвозмездно цельную кровь менее 25 раз, то ему для получения права быть награжденным необходимо будет добирать безвозмездными донациями плазмы до достижения общего количества донаций 60 раз.
Законом предусмотрено, что донация любого клеточного компонента (эритроцитов, тромбоцитов или гранулоцитов) приравнивается к донации цельной крови. Читать подробнее.
Какая влажность должна быть в квартире: норма, как измерить
И слишком сухой, и слишком влажный воздух в квартире негативно сказывается на самочувствии жильцов. «РБК-Недвижимость» рассказывает, как обеспечить оптимальную влажность

Фото: Shutterstock
Комфортная температура в доме куда чаще попадает в поле зрения хозяев, чем уровень влажности, а зря. Простуды, обострение аллергии, головные боли — эти и другие симптомы могут свидетельствовать именно о недостатке или переизбытке влаги в квартире.
Нормы влажности в квартире
Нормы влажности в жилом помещении по ГОСТ — 30–45% зимой и 30–60% летом. Существенным превышением считаются показатели больше 60% зимой и больше 65% летом.
Оптимальный уровень влажности в квартире — от 40% до 60%. Цифра может варьироваться в зависимости от сезона, погоды и формата помещения:
- кухня/ванная — 40–60%;
- гостиная — 40–60%;
- спальня — 40–50%;
- детская — 45–60%;
- кабинет — 30–40%.

Фото: Shutterstock
От чего зависит влажность в квартире
На уровень влажности в помещении влияют многие факторы:
- время года. Зимой влажность ниже, поскольку холодный воздух удерживает меньше водяного пара, чем теплый;
- бытовые условия. Увлажнители помогают повысить влажность в квартире. Отопительные приборы, наоборот, высушивают воздух;
- географическое расположение. В тропических широтах уровень влажности выше, чем в северных, также наличие рядом с домом водоема способствует нормализации количества водяного пара в воздухе.
Как измерить влажность в квартире
Определить уровень влажности можно как самостоятельно, так и с помощью специальных приборов.
Народные способы:
- налить в стакан воду и поставить его в холодильник на три часа. Затем стакан ставят подальше от приборов отопления. Если через пять — десять минут на стенках нет конденсата, в помещении слишком сухо, если есть — уровень влажности в пределах нормы. О повышенной влажности свидетельствуют струйки воды, в которые превратился конденсат;
- постирать постельное белье и замерить, через какое количество времени оно высохнет. Если это около полутора часов, значит уровень влажности в квартире низкий;
- положить еловую шишку подальше от источников тепла и через пару часов обратить внимание на чешуйки. При избытке влаги в помещении они сожмутся, если же воздух слишком сухой — раскроются;
- присмотреться к синтетической одежде — при слишком сухом воздухе она сильно электризуется;
- обратить внимание на комнатные растения — на фоне слишком сухого климата кончики их листьев могут пожелтеть и стать сухими.

Фото: Shutterstock
Специальные приборы
Народные способы дают лишь общие представления об уровне влажности — узнать точные цифры поможет гигрометр. Эти приборы бывают нескольких видов:
- цифровой, измеряет и влажность, и температуру в помещении;
- волосяной, в его основе — синтетические волокна, и для работы ему не нужна электроэнергия;
- термогигрометр — с помощью специального сигнала прибор оповещает об отклонениях уровня влажности от нормы;
- увлажнитель со встроенным механизмом измерения уровня влаги в воздухе;
- психрометр Ассмана. В нем с помощью металлического корпуса объединены два термометра, которые показывают уровень влажности помещения. Отличается повышенной точностью измерений.
Любое устройство необходимо размещать подальше от отопительных и нагревающих приборов и от сквозняков. Так показания будут точнее.
Чем опасна высокая влажность
Излишне влажный воздух в квартире нежелателен, как и слишком сухой, и может привести к неприятным последствиям:
- повышается частота заболеваний дыхательных путей, они тяжело поддаются лечению и могут стать хроническими;
- обостряется астма и хронические заболевания бронхов;
- повышается риск обострения аллергических реакций;
- возможно отравление токсичными парами, которые выделяются при повышенной влажности из строительных материалов;
- если спортивные занятия проходят в помещении с повышенной влажностью, это может грозить тепловым ударом.
Как убрать влажность в квартире
Есть несколько способов понизить влажность в квартире:
- регулярно проветривать помещение. Желательно делать это не менее трех раз в день, обязательно — перед сном и утром после подъема;
- приобрести осушитель воздуха;
- проверить работу вытяжек в местах с потенциально повышенной влажностью — на кухне и в ванной комнате;
- чаще включать кондиционер или обогреватель, они сушат воздух;
- сушить белье только на балконе.

Фото: Shutterstock
Чем опасна низкая влажность
Низкая влажность в квартире способствует ухудшению самочувствия и развитию различных заболеваний:
- в таких условиях слизистые оболочки в организме пересыхают гораздо быстрее, провоцируя першение в горле, кашель. Это осложняет течение простуды, астмы, ОРВИ, заболеваний бронхов и легких;
- появляется чувство сухости в носоглотке, снижается местный иммунитет, из-за чего заразиться инфекционно-вирусными заболеваниями гораздо проще. Также может развиться синдром сухого глаза, способный привести к развитию других глазных заболеваний;
- обостряются кожные заболевания, может появиться шелушение, развиться ломкость и сухость волос;
- чаще обостряются аллергии, поскольку в сухом воздухе респираторные аллергены гораздо активнее;
- снижается работоспособность, появляются слабость и головные боли, ухудшается сон;
- из-за сухого воздуха бактерии и вирусы более подвижны [1], это значительно увеличивает риск заражения. Их концентрация минимальна, если влажность воздуха составляет от 40% до 60% [2].
Как повысить влажность в квартире
Повысить влажность в квартире можно разными способами:
- держать дверь в ванную комнату открытой. Это будет способствовать нормализации уровня влажности как в душевой, так и во всей квартире за счет распространения пара по всему помещению;
- поставить дома комнатные влаголюбивые растения, которые нужно часто опрыскивать и поливать;
- купить аквариум, поставить настольный фонтан или любую емкость с водой в помещении, где требуется увлажнение;
- два раза в день распылять воду в комнатах из пульверизатора;
- чаще делать влажную уборку;
- разложить по дому гидрогелевые шарики;
- приобрести увлажнитель.
Читайте также
Как увлажнить воздух в квартире: 10 лайфхаков
Где живут микробы: 10 самых грязных мест в вашем доме
Автор
Диана Фастовская
Как настроить температуру в холодильнике LG — журнал LG MAGAZINE Россия
Современные холодильники LG могут похвастаться интеллектуальной многоуровневой регуляцией температуры. Это означает, что владелец может сам выставить оптимальный режим в зависимости от множества факторов: температуры снаружи, степени загрузки и от того, какие продукты на данный момент находятся в нем.
Температура в холодильнике: как правильно подобрать
Не секрет, что для разных продуктов подходит различные условия: мясо, рыбу, молочные продукты требуют более низких температур, чем, например, свежие овощи, фрукты или зелень. Все это обеспечено в технике LG. Холодильный шкаф разделен на несколько зон с разными режимами. Температура внутри по умолчанию выставлена на 2-3 °C. Для мяса и рыбы создана «Зона свежести», внутри которой прохладнее – 1-2 °C. В зонах, предназначенных для готовых продуктов около 4-5 °C, а на верхней полке можно хранить полуфабрикаты и готовые блюда. Выше всего температура внутри холодильника – на полках, находящихся на дверце, так как они расположены на самом большом расстоянии от испарителя.
Какая температура должна быть в морозилке?
В разных холодильниках LG, в зависимости от модели, температура внутри морозильной камеры, устанавливается по-разному. Если «морозилка» встроенная, то в целях экономии электроэнергии в ней предустановлена температура не ниже -12°C, так как сравнительно небольшие объемы замороженных продуктов употребляются в пищу довольно в небольшой отрезок времени. В таких холодильниках можно установить температурный режим в морозильной камере самостоятельно, выбрав из трех значений Min (Минимальный), Medium (Средний) и Max (Максимальный). Тем не менее производители рекомендуют не экспериментировать и пользоваться заводскими настройками температуры.
В двухкамерных холодильниках LG, оснащенных инверторным компрессором, в холодильном и морозильном шкафах регулирование температурных режимов происходит независимо друг от друга. В морозильной камере температура может быть выставлена в промежутке от -6 до -26 °C, а также существует режим «шоковой заморозки»: он идеально подходит для свежих овощей, фруктов и ягод, позволяя сохранить их свежесть и максимум полезных свойств. Среднее значение температуры в морозильной камере, рекомендованное производителями, составляет -18 °C. Эта температура оптимальна для хранения пищевых продуктов максимально долгий срок.
В моделях холодильников LG премиум-класса устанавливать температуру в различных зонах холодильного шкафа владельцы могут удаленно, при помощи специальной программы на смартфоне. Для этого нужно установить приложение LG ThinQ (ccылка на App Store, на Google Play).
При возникновении проблем с температурой внутри холодильника и морозилки, специалисты советуют обратить внимание на несколько возможных причин:
- Проверьте, плотно ли закрывается дверца камеры. Если дверца не была закрыта как следует, теплый воздух снаружи попадает внутрь камеры и продукты нагреваются. В морозильном шкафу это может привести к обледенению дверцы и стенок, что еще сильнее будет мешать правильному закрытию камеры.
- Убедитесь, что вентиляционное отверстие не заблокировано. Это происходит, если в холодильной камере слишком много продуктов и они расположены вплотную друг к другу, мешая циркуляции воздуха.
- Обратите внимание на внешние факторы. Например, если техника стоит под прямыми солнечными лучами или там, где слишком жарко.
- Холодильник был выключен из сети. Для того, чтобы внутри холодильника установилась оптимальная температура, должно пройти минимум 24 часа.
Если ни одна из вышеперечисленных причин не выявлена, обратитесь в Cервисный центр LG.
Читайте так же «Вопросы и ответы»
[Холодильник] - Как установить температуру в холодильнике LG
Холестерин- какие нормы, диета и лечение? В чем разница между хорошим холестерином и плохим холестерином?
В 1970-х годах в прессе и средствах массовой информации развернулась настоящая кампания против холестерина. Его следует избегать, употребляя в пищу продукты с низким содержанием масла, яиц и других животных жиров, а также жирное мясо. Сегодня мы знаем, что диета, богатая углеводами, также может превращать избыток сахара в глицериды и сохранять их в жировой ткани. Также известно, что вы не можете исключить холестерин из своего рациона, так как он необходим для нормального функционирования.Таким образом, кампания против холестерина была очень разрушительной. Ненужное снижение уровня холестерина (например, с помощью статинов) может снизить выработку важных гормонов в организме, что, в свою очередь, снижает физическую и умственную работоспособность.
Холестерин - что это такое?
Холестерин является одним из жиров (липидов), поэтому относится к органическим химическим соединениям. Он вырабатывается только в животных организмах, потому что растения не могут синтезировать это соединение.Организм человека также вырабатывает его, более того, он может поступать с пищей. Холестерин не растворяется в крови, потому что это жир. Именно поэтому его переносят липопротеины, т.е. молекулы, состоящие из жиров и белков. Его концентрация в крови не должна превышать норму, установленную Всемирной организацией здравоохранения. Если его уровень слишком высок, это может привести к атеросклерозу, инсульту или даже сердечному приступу.
Исследования показали, что существует несколько типов липопротеинов.К ним относятся, в том числе триглицеридов и две фракции: ЛПВП и ЛПНП. Эти фракции различаются по своему строению, свойствам и функциям в организме. Их содержание в крови также должно быть в строгих пределах. Холестерин является важным компонентом клеток, желчных кислот, гормонов и витамина D3, поэтому он играет важную роль в организме человека.
Какова роль холестерина в организме?
Холестерин выполняет множество важных биологических функций.В первую очередь это строительный материал для клеток — входит в состав клеточных мембран и митохондрий. Он также необходим для правильного функционирования клеток организма и регулирует многие процессы, происходящие в нашем организме. Помимо прочего, он входит в состав миелиновых оболочек нервных волокон, благодаря чему защищает их от повреждения (как известно, потеря миелина приводит к неврологическим расстройствам). Холестерин также необходим для правильного функционирования рецепторов серотонина в головном мозге (серотонин m.в влияет на самочувствие, регулирует перистальтику кишечника и когнитивные свойства). Принимает участие в выработке витамина D (в коже производное холестерина под воздействием солнечных лучей превращается в витамин D3, который в печени и почках превращается в активную форму), который в том числе незаменим. для развития костной, мышечной и нервной систем. Холестерин также участвует в производстве многих гормонов (например, анаболических стероидов, тестостерона, эстрадиола, прогестерона, кортизола, альдостерона).Кроме того, холестерин является соединением, необходимым для выработки желчных кислот в печени.
ЛПВП и холестерин ЛПНП – хороший и плохой
Холестерин ЛПВП имеет высокую плотность, а фракция ЛПНП низкая. ЛПВП широко известен как «хороший холестерин», потому что он защищает кровеносные сосуды от атеросклероза. Он работает путем связывания избыточного холестерина со стенок сосудов и переноса его в печень, где он подвергается дальнейшей переработке, хранению или выведению с желчью.В здоровом организме концентрация фракции ЛПВП должна быть выше 40 мг/дл, как указано в стандарте. Холестерин ЛПНП, т.е. плохой холестерин — это фракция, которая транспортирует холестерин из печени в клетки организма (в отличие от ЛПВП). Его концентрация в крови должна быть менее 100 мг/дл. Если она превышает это значение, то оседает в коронарных артериях, создавая отложения, что уменьшает их поперечное сечение, что может быстро привести к инфаркту, атеросклерозу или инсульту.
Каковы стандарты холестерина?
Чтобы защитить себя от ишемической болезни сердца и атеросклероза, стоит время от времени проверять уровень холестерина в крови, выполняя так называемуюлипидограмма. Тестирование холестерина измеряет количество общего холестерина в крови, а также ЛПВП, ЛПНП и триглицеридов. Липидограмму обязательно нужно проводить диабетикам, людям с ожирением и людям, страдающим гипертонией, а также хроническими заболеваниями почек или атеросклерозом.
Холестерин - нормы
Общий холестерин у здорового человека не должен превышать 200 мг/дл. Рекомендуется, чтобы концентрация хорошего холестерина (ЛПВП) была выше 40 мг/дл (у женщин более 46 мг/дл), а фракция ЛПНП не превышала 115 мг/дл.Уровень триглицеридов не должен превышать 150 мг/дл.
Также важно поддерживать правильное соотношение между фракциями ЛПВП и ЛПНП. У некоторых людей (например, принимающих определенные лекарства) эти значения могут отклоняться от нормы, что не обязательно означает проблемы со здоровьем. Поэтому интерпретация результатов всегда должна быть оставлена на усмотрение врача.
Что делать, если у меня высокий уровень холестерина?
Многие факторы влияют на повышение уровня холестерина в крови, в том числе:
- генетическая нагрузка,
- образ жизни,
- диета.
Эксперты считают, что насыщенные жиры (содержащиеся в жирном мясе, молочных продуктах и животных маслах) и трансжирные кислоты (содержащиеся в кондитерских изделиях и жареной пище) в первую очередь способствуют повышению уровня липидов. Высокий уровень холестерина увеличивает риск ишемической болезни сердца, инфаркта, инсульта и других заболеваний, вызванных атеросклерозом. Именно поэтому так важно поддерживать правильный уровень липидов в крови.
Как снизить уровень холестерина?
В Интернете уже есть много публикаций и статей, предлагающих советы по снижению уровня холестерина. В первую очередь следует изменить свой рацион и образ жизни. Оказывается, адекватная физическая активность может эффективно снизить уровень холестерина в крови. Достаточно каждый день уделять физическим нагрузкам 30 минут, желательно под наблюдением специалиста, чтобы получить нужный результат. Если у нас нет времени или возможности воспользоваться услугами тренера, вы можете заниматься самостоятельно, занимаясь велоспортом, плаванием, бегом, скандинавской ходьбой и даже ходьбой или даже ходьбой.Побочным эффектом, который нас очень порадует, непременно станет восстановление вашей давно утраченной стройной фигуры. Вам следует вести гигиенический образ жизни, то есть:
- отказаться от употребления алкоголя и курения,
- избегать стрессовых ситуаций,
- высыпаться и отдыхать после работы.
Также важно снизить избыточную массу тела (преимущественно жировую ткань), что снижает уровень холестерина. Статистика показывает, что даже снижение массы тела на несколько процентов (от 5 до 10%) значительно снижает уровень холестерина.
Какая у вас диета с холестерином? - антихолестериновая диета
Антихолестериновая диета исключает потребление трансжирных продуктов, т.е. фастфуда, запеканок, картофеля фри, чипсов, шоколадоподобных продуктов и др., и рекомендует ограничить потребление сахара и сладостей. Вы должны есть продукты, содержащие много клетчатки, так как она ограничивает всасывание холестерина из желудочно-кишечного тракта. К ним относятся овсянка, цельнозерновой хлеб, овощи (бобовые, брокколи, белокочанная капуста, помидоры, капуста, чеснок), орехи и семена (например,семена тыквы или льна) и фруктовые (яблоки, тыква, смородина, груши, айва). Жирное мясо и животные жиры следует заменить нежирным мясом, а также оливковым и рапсовым маслом. Также рекомендуется включить в свой рацион жирную морскую рыбу, так как она является богатым источником омега-3 жирных кислот, помогающих поддерживать нормальный уровень холестерина в крови.
В начальный период холестериновая диета, как и любая новинка, может показаться хлопотной, но попробовать стоит.
.Холестерин ЛПВП- нормы, роль. Как поднять хороший холестерин ЛПВП?
Холестерин ЛПВП - что это?
Холестерин — воскообразное жирное вещество, называемое липидом. Печень производит весь необходимый организму холестерин . Внутри тела холестерин перемещается через кровь на двух разных типах белков, называемых липопротеинами.
Холестерин ЛПНПсоставляет большую часть холестерина в организме.Холестерин ЛПНП также называют плохим холестерином, потому что очень высокие уровни этого вещества, циркулирующие в организме, могут увеличить риск сердечных заболеваний.
Напротив, холестерин ЛПВП называют хорошим холестерином, поскольку его более высокий уровень может снизить риск сердечных заболеваний.
Когда вы подробно объясняете, что такое холестерин ЛПВП, вы также должны объяснить, что означает ЛПВП. HDL расшифровывается как липопротеин высокой плотности. Липопротеины представляют собой мелкие частицы липидов (жиров) и белков, которые переносят жир по телу в крови. Холестерин ЛПВП имеет высокое содержание белка и относительно низкое содержание жира. Это означает, что он очень плотный, поэтому его называют липопротеином «высокой плотности».
Холестерин ЛПВПявляется одним из пяти основных типов липопротеинов. Он переносит около четверти холестерина в крови. Большая часть остального содержится в холестерине ЛПНП (липопротеины низкой плотности).
См.: Загадочная болезнь беспокоит ученых. Атакует людей, у которых ранее было
единиц здоровья.Холестерин ЛПВП - норма
Ориентировочные нормы уровня холестерина ЛПВП в единицах мг/дл:
- у мужчин нормальный уровень холестерина ЛПВП должен быть не менее 40 мг/дл,
- у женщин уровень холестерина ЛПВП должен быть не менее 50 мг/дл.
Ориентировочные нормативы холестерина ЛПВП в ммоль/л ед.:
- у мужчин нормальный холестерин ЛПВП должен быть не менее 1,0 ммоль/л,
- у женщин нормальный уровень холестерина ЛПВП должен быть не менее 1,3 ммоль/л.
Читайте также: Холестерин способствует развитию рака молочной железы
Холестерин ЛПВП - роль в организме
Холестерин ЛПВПзащищает от болезней сердца и кровеносных сосудов, таких как сердечные приступы и инсульты.Холестерин сам по себе является жиром, поэтому защищает не холестерин, а липопротеин ЛПВП в целом.
Три основные роли холестерина ЛПВП в организме:
- Удаляет излишки холестерина (жира) из сосудов и других тканей и возвращает его в печень для трансформации или удаления из организма.
- обладает противовоспалительным действием, помогает защитить стенки артерий от холестерина ЛПНП (плохого холестерина),
- Обладает антиоксидантным действием, помогает защитить клетки и важные химические вещества в крови и тканях от разрушения.
См.: Проверьте уровень холестерина у вашего ребенка!
Холестерин ЛПВП – причины низкого уровня
Существует много возможных причин низкого уровня холестерина ЛПВП, но некоторые из них можно устранить или изменить. Если у вас низкий уровень холестерина ЛПВП, ваш врач должен выяснить, что его вызывает, чтобы решить, как его повысить.
- Диета и холестерин ЛПВП 9000 6
Диета с высоким содержанием насыщенных жиров и чрезмерное употребление алкоголя могут способствовать повышению уровня ЛПВП.
- Лекарства и холестерин ЛПВП 9000 6
Некоторые лекарства могут повышать уровень ЛПВП, в том числе противозачаточные таблетки, заместительная терапия эстрогеном и противосудорожные препараты.
- Генетика и ЛПВП-холестерин
Если у ваших родителей, бабушек и дедушек или братьев и сестер высокий уровень холестерина ЛПВП, есть вероятность, что вы также будете бороться с его высоким уровнем.
- Менопауза и холестерин ЛПВП 9000 6
Исследования показывают, что гормональные изменения во время менопаузы могут влиять на работу ЛПВП в организме, и у некоторых женщин холестерин ЛПВП теряет некоторые из своих ценных свойств.
- Гипотиреоз и холестерин ЛПВП 9000 6
Люди с гипотиреозом могут иметь высокий уровень холестерина ЛПВП.
- Инфекции и воспаления и холестерин ЛПВП
Исследования показывают, что уровни холестерина ЛПВП колеблются в некоторых случаях, таких как острая инфекция (инфекция, которая начинается внезапно) и хронические (длительные) воспалительные состояния, такие как ревматоидный артрит.
Другие исследования показывают, что высокий уровень холестерина ЛПВП может быть вредным при диализе при заболеваниях почек, так как он может усугубить воспаление и повреждение тканей.
Редакция рекомендует: Насыщенные жиры - что это такое? Источники насыщенных жиров, их функции в организме и влияние на здоровье человека
Холестерин ЛПВП – как повысить его уровень?
Какая диета влияет на правильный уровень холестерина ЛПВП? Одним из ключей к улучшению соотношения ЛПВП и ЛПНП является сокращение потребления вредных для здоровья жиров, таких как насыщенные и трансжиры. Тем не менее, правильное питание также может помочь в этом.
- Овес и холестерин ЛПВП 9000 6
Овес содержит растворимую клетчатку, которая помогает предотвратить попадание плохого холестерина в кровоток. Часть этой растворимой клетчатки находится в форме бета-глюкана, типа клетчатки, связанной со снижением уровня холестерина ЛПНП.
Доказано, что ежедневное употребление 3 граммов бета-глюкана влияет на здоровье сердца, и около половины этого количества можно получить из 3/4 чашки сухого овса.
- Фасоль и бобовые и холестерин ЛПВП 9000 6
Фасоль и бобовые являются еще одним отличным источником растворимой клетчатки, благоприятной для холестерина.
Подсчитано, что употребление всего 1/2 чашки в день может помочь снизить уровень холестерина ЛПНП в среднем на 6,6 мг/дл, улучшая соотношение ЛПНП и ЛПВП.
- Оливковое масло и холестерин ЛПВП 9000 6
Оливковое масло содержит полезные для сердца мононенасыщенные жирные кислоты.Диета в средиземноморском стиле, богатая оливковым маслом, может улучшить функции холестерина ЛПВП, например, удалить лишний холестерин из кровеносных сосудов сердца, оставив их открытыми.
- Яблоки и холестерин ЛПВП 9000 6
Яблоки являются лучшим источником пектина, который может снизить уровень холестерина ЛПНП, улучшая соотношение ЛПНП и ЛПВП.
Яблоки также содержат полифенолы.Эти вещества могут помочь предотвратить закупорку артерий, останавливая окисление холестерина ЛПНП.
- Рыба и холестерин ЛПВП 9000 6
Рыба, такая как лосось, тунец, скумбрия и сельдь, богата омега-3 жирными кислотами. Эти жиры не повышают уровень ЛПВП напрямую, но они могут помочь снизить уровень триглицеридов — типа нездорового жира в крови.
Они улучшают здоровье сердца и другими способами, такими как снижение артериального давления и снижение риска образования опасных тромбов.
См.: Что такое повышенный уровень триглицеридов?
Холестерин ЛПВП — изменение образа жизни
Для поддержания надлежащего уровня холестерина ЛПВП в организме необходимо также:
- регулярные анализы на холестерин,
- придерживайтесь сбалансированной диеты, богатой фруктами, овощами, цельнозерновыми продуктами и нежирным белком
- сократить потребление насыщенных и транс-жиров, обработанных пищевых продуктов, а также добавленной соли и сахара,
- заниматься физическими упражнениями,
- держать правильный вес,
- избегать курения,
- ограничить употребление алкоголя,
- избегать стрессов,
- позаботьтесь о правильном количестве сна.
Холестерин ЛПВП - атеросклероз
Концентрация липопротеинов высокой плотности (ЛПВП) в плазме отрицательно коррелирует с частотой сердечно-сосудистых событий. Люди с повышенным уровнем ЛПВП в плазме менее склонны к развитию атеросклероза и эндотелиальной дисфункции. Напротив, низкие уровни ЛПВП предсказывают повышенную заболеваемость инфарктом миокарда. Холестерин ЛПВП считается потенциально антиатеросклеротическим благодаря следующим действиям:
- ЛПВП способствует обратному транспорту холестерина и доставляет холестерин из кровеносных сосудов в печень, например, в печень.: изгнание из организма. Таким образом, он противодействует вредным проатерогенным липидным частицам, таким как ЛПНП,
- HDL работает как антиоксидант. Снижение сосудистого окислительного стресса может способствовать атеросклеротическим эффектам ЛПВП.
- ЛПВП обладают противовоспалительными свойствами, что, вероятно, уменьшает воспалительные процессы в сосудистой стенке при атеросклерозе.
- ЛПВП усиливает пролиферацию и миграцию эндотелиальных клеток и эндотелиальных клеток-предшественников и, таким образом, способствует восстановлению целостности эндотелия.
Мы все слышали об осторожности с холестерином, но правда в том, что большинство имеет смутное представление о том, что представляет собой это вещество.Его высокий уровень в ...
Клаудия ТорчалаВысокий уровень холестерина чаще всего связан с атеросклерозом, а значит, и с ишемической болезнью сердца, инфарктом и инсультом. Однако не все слышали о ЗПА - болезни...
Моника МиколайскаМногие люди не знают, что у них проблемы с избытком холестерина. Первоначально он не вызывает никаких симптомов. К сожалению, слишком высокий уровень холестерина может...
Джоанна МуравскаЕсли у вас слишком высокий уровень холестерина, стоит обратиться к врачу и остаться под его наблюдением.Однако борьба с холестерином заключается не только в лекарствах – стоит дополнительно...
Джоанна МуравскаСлишком высокий уровень холестерина увеличивает риск серьезных заболеваний, включая болезни сердца и инсульт. Это опасное состояние часто не дает...
Адриан ДомбекВысокий уровень холестерина является причиной многих заболеваний, в том числе прежде всего атеросклероза, ЗПА, инфаркта и инсульта. Влияет ли алкоголь на его повышение? ... 9000 7 Кинга Якубчик
Им страдает каждый второй из нас, более половины из которых не знают об этом.Гиперхолестеринемия, или тихий убийца 21 века. О проблеме высокого уровня...
Ответы на вопрос "как снизить холестерин?" Каждый второй поляк уже ищет.Риск гиперхолестеринемии увеличивается с возрастом, и чем серьезнее ...
Александра ЛипецХолестерин часто считается очень вредным, но сам по себе он необходим для правильного функционирования нашего организма.Только слишком высоко...
Сандра КобушевскаБолезнь Альцгеймера опустошает мозг, лишая память, мышление и нормальную жизнь. Это не может быть обращено вспять. Однако вероятность заболевания может быть ... 9000 7 Моника Миколайска
- исследование, стандарты. Что означает пониженный «хороший холестерин»? или ретиноиды следует чаще измерять уровень хорошего холестерина и его отношение к ЛПНП. Дополнительные тесты, рекомендуемые для определения ЛПВП, — это общий холестерин, ЛПНП и триглицериды.Как следует подготовиться к определению холестерина ЛПВП, сколько стоит анализ, можно ли возместить его стоимость и нужно ли голодать для определения холестерина ЛПВП? Ответы на эти вопросы в этой статье. Холестерин ЛПВП
, также известный как «хороший холестерин», представляет собой молекулу высокой плотности, которая вырабатывается в печени и используется для транспортировки холестерина из крови и окружающих тканей в печень.Защищает организм от отложения холестерина в сосудах, тем самым снижая риск развития атеросклероза, а также инфаркта и инсульта. Определение уровня ЛПВП в крови является ценным параметром, позволяющим оценить сердечно-сосудистый риск и выделить группу больных, нуждающихся в специальных профилактических мероприятиях.
Что такое ЛПВП и почему его называют хорошим холестерином?
ЛПВП ( липопротеинов высокой плотности, то есть липопротеинов высокой плотности) химически представляет собой молекулу, состоящую из белков и жиров, и представляет собой одну из фракций, отделенных от общего холестерина.Холестерин, присутствующий в плазме человека, представляет собой гетерогенное соединение, принимающее несколько форм, т. е. так называемых фракций. Фракции холестерина различаются по химическому строению, плотности и функциям.
Холестерин является метаболически важным соединением, используемым, среди прочего, в в процессе синтеза гормонов и биологических мембран, однако в чрезмерных количествах трактуется как вредное вещество. Упрощая, можно сказать, что постоянно повышенный уровень холестерина (в результате, например,от неправильного питания, начала стадии менопаузы и даже стресса) приводит к повреждению эндотелия артерий, отложению липидов как внутри клеток (например, в мышцах сосудов), так и в просвете сосудов ( внеклеточно). Следствием этих процессов является образование атеросклеротических бляшек и даже ишемической болезни сердца.
Задача фракции ЛПВП – транспортировать холестерин, присутствующий в плазме и тканях, в печень, тем самым снижая его уровень и защищая сосуды от атеросклероза.Чем выше концентрация холестерина ЛПВП в крови, тем эффективнее механизм выведения избыточного холестерина из тканей.
Недавние исследования показали, что ЛПВП также обладают антиоксидантными свойствами и могут удалять из плазмы свободные радикалы, один из факторов, участвующих в образовании атеросклеротических бляшек. ЛПВП также обладают противовоспалительным и антикоагулянтным действием, подавляя воспалительную реакцию лейкоцитов и участвуя в производстве соединений, расширяющих кровеносные сосуды и подавляющих чрезмерную активацию тромбоцитов.Из-за его благотворного воздействия на организм ЛПВП часто называют «хорошим холестерином», и измерение его уровня в крови является важным параметром, используемым в сочетании с тестированием общего холестерина, ЛПНП и триглицеридов для оценки общего липидного обмена. Снижение холестерина ЛПВП считается независимым от других параметров прогностическим фактором, указывающим на повышенный риск сердечно-сосудистых заболеваний.
Когда следует проводить тест ЛПВП?
Определение уровня ЛПВПв рамках профилактических осмотров следует проводить (не реже) 1 раз в 3-5 лет лицам старше 25 лет.лет или каждые 2 года, если пациенту 50 лет и старше. Стоит добавить, что тест следует проводить чаще при наличии хотя бы одного из факторов, повышающих риск развития ишемической болезни сердца, таких как:
- диабет,
- предыдущий сердечный приступ,
- старше 45 лет у женщин и 55 лет у мужчин,
- курение сигарет,
- гипертония,
- ишемическая болезнь у членов семьи,
- нарушения кровотока в периферических сосудах,
- другие сосудистые заболевания,
- гипертиреоз или гипотиреоз.
Кроме того, женщинам, принимающим оральные гормональные контрацептивы , или лицам, проходящим курс лечения ретиноидами , также следует чаще проверять уровень «хорошего холестерина» ЛПВП.
Оценка уровня ЛПВП обычно проводится вместе с определением общего холестерина или в составе так называемого липидный профиль (другое название печеночные пробы или липидный профиль), который включает общий холестерин , ЛПВП , ЛПНП и триглицериды (триглицериды) .На основании значений всех этих параметров можно рассчитать риск развития сердечно-сосудистых заболеваний и при необходимости ввести терапию, снижающую повышенный уровень холестерина.
Как мне подготовиться к определению уровня ЛПВП в крови?
Определение уровня ЛПВП следует проводить натощак , т.е. с 12-часовым перерывом в приеме пищи. Также рекомендуется избегать стрессовых ситуаций в день, предшествующий обследованию.Для определения необходимо взять образец крови, чаще всего из вены на руке. Стоимость частного тестирования ЛПВП обычно не превышает 20 злотых. Если пациент был направлен на обследование терапевтом или специалистом первичной медико-санитарной помощи, расходы на обследование полностью возмещаются Национальным фондом здравоохранения.
ЛПВП - нормы для взрослых и детей
Нормальный уровень ЛПВП в крови обычно определяется на уровне минимум 40 мг/дл у мужчин и не ниже 50 мг/дл у женщин.В связи с выполняемой функцией повышенный уровень ЛПВП не считается опасным, поэтому для этого параметра нет верхнего предельного значения.
Причины низкого уровня ЛПВП
На снижение ЛПВП могут влиять многие факторы, в том числе курение, злоупотребление алкоголем, , неправильная, богатая углеводами и животными жирами (так называемыми трансжирами) диета , избыточный вес, и и низкая физическая активность. Все эти примеры, касающиеся как общего состояния здоровья, так и образа жизни, приводят не только к повышению уровня ЛПНП, или «плохого холестерина», но и к слишком низкой концентрации ЛПВП.Кроме того, некоторые лекарства (оральные контрацептивы и гормоны, бета-блокаторы, ретиноиды) и тиазиды), а также такие состояния, как ожирение, диабет, нефротический синдром, хроническая почечная или печеночная недостаточность, могут вызывать снижение уровня ЛПВП в крови.
Соотношение ЛПНП и ЛПВП – что нужно сделать, чтобы увеличить слишком низкий уровень ЛПВП и снизить повышенный уровень ЛПНП?
Снижение уровня ЛПВП всегда является неблагоприятным состоянием здоровья, даже если уровень общего холестерина находится в пределах нормы.Если, с другой стороны, низкий уровень ЛПВП сопровождается повышенным уровнем общего холестерина, ЛПНП или триглицеридов, риск развития сердечно-сосудистых заболеваний у данного пациента значительно возрастает. Для достижения правильного соотношения фракции ЛПНП к фракции ЛПВП стоит позаботиться о правильной массе тела и изменить рацион (заменив животные жиры растительными жирами и введя клетчатку, сложные углеводы, омега-3 кислоты, зеленые овощи и рыбу в рацион).Кроме того, очень важную роль играет отказ от курения, ограничение употребления алкоголя, регулярная физическая активность, а также правильное лечение сопутствующих заболеваний. Фармакотерапию следует начинать только по четким показаниям врача или при недостаточной эффективности изменения образа жизни. БАДы, поддерживающие работу печени, очень популярны среди пациентов. Чаще всего это препараты растительного происхождения, действие которых основано на улучшении обменных процессов и предотвращении повреждения клеток печени (гепатоцитов) свободными радикалами.
.90 000 Влияние подготовки больного на результат лабораторного исследованияВ современной медицине до 70% решений относительно лечения больных принимается на основании результатов лабораторных исследований. Подготовка больного к лабораторным исследованиям имеет принципиальное значение для получения достоверного результата, который должен отражать текущее состояние его здоровья, а не временные колебания указанных веществ. Вы должны знать, что лабораторный тест начинается в вене пациента и должен быть подготовлен соответствующим образом.
Почему мы проводим тестирование натощак?
Диета является важным фактором для многих измеряемых параметров. Важно различать влияние одного приема пищи и диеты пациента. И так, сразу после еды повышается концентрация таких показателей, как триглицериды, глюкоза, аланинаминотрансфераза, билирубин, фосфаты и количество лейкоцитов (преимущественно гранулоцитов). Повышенные уровни мочевины, мочевой кислоты и аммиака обнаруживаются у пациентов на диете с высоким содержанием белка и пуринов.Ранним симптомом низкобелковой диеты является снижение уровня преальбумина, ретинолсвязывающего белка и креатинина.
Поэтому материал для плановых анализов следует брать натощак, через 10-12 часов после последнего приема пищи. Ужин накануне исследования должен быть легкоусвояемым и съеден не позднее 18.00 - 19.00.Важно ли сдавать анализы утром?
Кровь для рутинных анализов следует брать утром, в 7 часов.00 - 9:30 утра Не только потому, что больной должен голодать. Вторая важная причина заключается в том, что для таких условий устанавливаются референтные диапазоны (обычно называемые «стандартами»). Концентрация многих параметров меняется в течение суток, показывая так называемую физиологические циркадные ритмы. Например, концентрация ионов натрия, калия и магния самая низкая ночью и самая высокая утром. Суточная изменчивость кортизола может привести к ненадежным результатам перорального теста с нагрузкой глюкозой, если тест проводится во второй половине дня.
Нарушение циркадного ритма из-за ночной работы вызывает повышение уровня глюкозы, мочевой кислоты и холестерина.
У женщин количество лейкоцитов, СОЭ и уровень половых гормонов зависят от фазы цикла. Поэтому рутинные лабораторные исследования во время менструации не рекомендуются.
Может ли физическая активность повлиять на результат теста?
Во время физической нагрузки наблюдается перемещение жидкости между внутрисосудистым и интерстициальным пространством, потеря жидкости с потом и изменение уровня гормонов, напримерповышение уровня адреналина, глюкагона, кортизола, АКТГ и др. Это, в свою очередь, может привести к изменению уровней креатинина, общего белка, альбумина и веществ, связывающихся с альбумином, таких как кальций, билирубин, гормоны, лекарства. Может увеличиваться количество эритроцитов и лейкоцитов (даже достигая значения свыше 25000 в микролитре). Гипоксия скелетных мышц может возникать при больших физических нагрузках, что проявляется повышением концентрации лактатов, креатинкиназы (также фракции КФК-МВ), креатинина, миоглобина, ЛДГ, АСТ.Физические нагрузки способствуют активации свертывающей системы, что приводит к укорочению ПВ и АЧТВ и увеличению d-димеров. При общем исследовании мочи можно наблюдать появление эритроцитов, лейкоцитов и белка. Эти симптомы варьируются от человека к человеку и зависят от тренировки организма.
Поэтому пациенту перед исследованием рекомендуется избегать энергичных физических нагрузок за 2-3 дня до исследования. В день исследования ему следует избегать стрессов и физических упражнений, а непосредственно перед забором крови он должен отдыхать в сидячем положении не менее 15 минут.
Кофе, алкоголь, сигареты – влияют ли они на результат теста?
Кофеин вызывает усиление клубочковой фильтрации и снижение реабсорбции электролитов в почечных канальцах, что проявляется снижением уровня этих компонентов в крови. Однако он способствует увеличению концентрации глюкозы. Кроме того, активированный им липолиз вызывает даже трехкратное повышение уровня свободных жирных кислот, что косвенно влияет на уровень гормонов и препаратов, родственных альбуминам.
Длительное курение влияет на уровень лейкоцитов, гематокрита, липопротеинов, активность некоторых ферментов, уровень гормонов, витаминов и онкомаркеров (например, СЕА).
Влияние алкоголя на результаты анализов зависит от обстоятельств. Острые эффекты (метаболический ацидоз, повышение концентрации лактата, мочевой кислоты и снижение концентрации глюкозы) возникают через 2-4 часа после употребления. Хроническое употребление алкоголя приводит к повышению активности таких ферментов, как АЛТ, АСТ (из-за токсичности этанола для печени) и ГГТП.Повышается также уровень триглицеридов, а снижение фолиевой кислоты при алкоголизме проявляется, в том числе, увеличение объема эритроцитов (MCV).
Влияют ли растительные препараты и пищевые добавки на результаты исследований?
При использовании растительных препаратов всегда следует консультироваться с врачом. Механизм действия трав разнообразен. Травы могут напрямую влиять на метаболические изменения в организме, взаимодействовать с лекарствами и модифицировать их действие.Известно снижающее МНО действие препаратов зверобоя и женьшеня. И наоборот – после употребления препаратов с имбирем, ромашкой, маточным молочком показатель МНО увеличивается.
Активные вещества в травах и травяных смесях, состав которых не всегда известен, могут привести к неверным результатам.
Лаборатории Свентокшиского онкологического центра разработали инструкцию для пациентов, описывающую правила подготовки к исследованиям.Эти инструкции можно получить у медперсонала в каждом отделении и у доноров крови.
ТЕКСТ: Гражина Антчак, магистр медицины, специалист по клинической аналитике,
Заведующий отделением лабораторной диагностики ШКО
.Что это такое и какой должна быть СОЭ крови?
OB или иначе реакция Бернаки. Это параметр, оцениваемый в образце крови, чаще всего используемый в качестве индикатора для мониторинга воспаления или при подозрении на инфекции и заболевания соединительной ткани. Преимуществами этого измерения являются: скорость, простота, доступность и дешевизна теста. Однако главный недостаток — его низкая специфичность. Аномальная СОЭ сопровождает многие заболевания и поэтому является обследованием, нехарактерным ни для какой патологии.
Что такое акушерство?
СОЭ — лабораторный тест, часто используемый в медицинской практике. Падение эритроцитов на дно пробирки оценивают в течение часа. Впервые параметр был описан в 19 веке польским патологом Эдмундом Бернацким (отсюда и название).
Повышение значения рН чаще всего говорит о необходимости углубления диагностики и поиска заболевания. Особенно нашу бдительность должна стимулировать ситуация, в которой мы будем иметь дело с трехзначным OB.Следует помнить, что правильное значение СОЭ не исключает наличия заболевания. Это дополнительный параметр, сам по себе он никогда ничего не доказывает.
При проведении данного теста следует помнить, что его физиологические значения завышены в период беременности, послеродового периода, менструации и у детей до 6-месячного возраста.
Что означает высокий OB?
Высокая СОЭ может свидетельствовать о разных состояниях, поэтому по индивидуальному результату нельзя судить об истинной причине такой вариабельности.Увеличение этого параметра происходит в таких случаях, как:
- бактериальная, вирусная или грибковая инфекция: в т.ч. туберкулез, пневмония и сепсис,
- системные заболевания соединительной ткани (РА, системная волчанка, подагра),
- злокачественные новообразования (обычно тогда СОЭ имеет высокие, трехзначные значения),
- анемия,
- гипотиреоз или гипертиреоз,
- состояние после операций и травм,
- заболевания сердечной мышцы (например,сердечный приступ),
- отравление тяжелыми металлами, например свинцом.
Другими причинами повышенной реакции Бернаки могут быть: курение сигарет, гиперлипидемия, увеличение массы тела или артериальная гипертензия.
Что означает низкий OB?
Низкие значения СОЭ могут наблюдаться при:
- истинной полицитемии (пролиферативное заболевание),
- серповидноклеточной анемии (эритроциты являются генетически аномальными),
- сниженной концентрации фибриногена (белка отвечает за свертываемость крови).
У здоровых людей значение СОЭ должно быть в пределах нормы, которая представлена в пункте ниже. Помните, никогда не следует интерпретировать только этот параметр, поскольку он очень неспецифичен. Дополнительно стоит учитывать ситуации, когда СОЭ повышена: беременность, послеродовой период, курение, повышенный уровень липидов или менструация.
Если значение СОЭ нас беспокоит, то в зависимости от дополнительных симптомов нам следует обратиться к выбранному врачу-специалисту - мы можем начать с визита к семейному врачу, который поможет нам направить дальнейшую диагностику или, в конечном счете, обратиться к, напримерк ревматологу.
Что такое анализ крови на СОЭ?
Тест Бернаки основан на небольшом образце крови. Единицей, в которой мы выражаем OB, являются миллиметры в час [мм/ч]. Как мы делаем это? В пробирке с кровью клетки крови ведут себя иначе, чем в венозном или артериальном сосуде. Поэтому мы можем наблюдать падение клеток крови вниз. Мы оцениваем этот путь в миллиметрах, который клетка крови прошла бы за час (отсюда единица мм/ч). Если есть факторы, замедляющие путь клеток крови (например,высокая плотность крови из-за обезвоживания, истинная полицитемия), значение СОЭ будет ниже, потому что кровяное тельце падает медленнее.
Если эритроцит быстрее опустится на дно пробирки, СОЭ будет выше. Что может ускорить путь через клетку крови, так это, например, сильное разведение крови из-за анемии, белки, вызывающие слипание крови (более тяжелые предметы падают быстрее), например, при раке или аутоиммунных заболеваниях или во время воспаления.
Для диагностики и мониторинга воспаления, помимо СОЭ, часто также измеряют уровень С-реактивного белка (СРБ), который быстрее повышается при возникновении воспалительного процесса.
Каков нормальный результат СОЭ крови?
Референтные значения различаются в зависимости от пола и находятся в следующих пределах:
- Для женщин: 3-15 мм/ч (после 65 лет до 20 мм)
- Для мужчин: 1-10 мм/ч (после 65 лет до 20 мм)
Если вы собираетесь измерять значение СОЭ, стоит знать, как подготовиться, чтобы исключить факторы, которые могут повлиять на результат.В первую очередь, за 2-3 дня до исследования отказаться от употребления алкоголя, а за 12 часов отказаться от кофе и чая. Стоит подождать 8 часов с момента последнего приема пищи (допускается небольшое количество негазированной воды). Также желательно избегать интенсивных физических нагрузок за день до обследования.
Библиография:
[1] - Interna Szczeklik 2020/21, Medicyna Praktyczna, Краков, 2020
[2] - https://www.mp.pl/pacjent/badania_zabiernacki/103910,ododigoczyn-bieczyn скорость оседания эритроцитов
[3] - Bomski H., Основные лабораторные гематологические тесты , Варшава: Медицинское издательство PZWL, 1995
.Какое должно быть правильное давление в зимних шинах? »Опонео
Знаете ли вы, что давление в зимних шинах следует регулярно проверять? Поддержание его на должном уровне чрезвычайно важно, если мы хотим использовать все свойства шин. Когда температура падает, дороги становятся скользкими, а снег и ледяная морось — в порядке вещей, нужно сделать свое путешествие максимально безопасным.
Важно, чтобы в зимних шинах было правильное давление!
Наверняка многие водители не осознают важность правильного давления в шинах для функционирования автомобиля – зимних, летних и всесезонных шин. Между тем, фактор влияет на срок службы шин и снижает риск серьезного отказа , включая прокол или выстрел во время вождения.
Кроме того, давление, поддерживаемое на оптимальном уровне, позволяет значительно сократить тормозной путь, что, особенно зимой, может иметь большое значение для нашего здоровья и жизни.Кроме того, это приводит к снижению сопротивления качению, что означает снижение расхода топлива и экономию средств.
Давление в зимних шинах влияет на нашу безопасность.С другой стороны, недостаточное давление в зимних шинах не только неэкономично, но и опасно. В результате протектор быстрее теряет свои свойства, а значит, покрышки придется менять раньше. К возможным последствиям также можно отнести непредсказуемое поведение автомобиля на поворотах, проблемы с рулевым управлением при движении по прямой, ухудшение сцепления с дорогой и увеличение тормозного пути на мокром покрытии. Это явно увеличивает риск несчастного случая. В случае чрезмерно высокого давления мы также заметим снижение комфорта при вождении.
Какое должно быть давление в зимних шинах?
Это решает производитель данного автомобиля, который предполагает определенные условия эксплуатации при его проектировании, в том числе связанные с колесами. Рекомендуемые значения – это так называемые утвержденное давление. Он дается для передней и задней осей, причем часто значения для конкретного уровня нагрузки выделяют отдельно.
Где узнать, какое давление следует поддерживать в зимних шинах? Обычно их можно найти как минимум в одном из следующих мест:
- руководство по эксплуатации автомобиля,
- перчаточный ящик,
- лючок топливного бака,
- наклейка на стойке двери водителя.
Если бренд разрешает использование нескольких размеров шин на автомобиле, он также может указывать для них отдельные значения. Вот и проверим какое давление в зимней резине должно быть 14″, а какое 15″ и т.д.
Совет!
Не можете найти рекомендации производителя и не знаете, какое давление является оптимальным в 16-дюймовых зимних шинах, установленных на вашем автомобиле? Мы приходим на помощь!
Воспользуйтесь нашим удобным конфигуратором давления в шинах. Просто введите основные параметры автомобиля, и инструмент отобразит соответствующие пороговые значения для всех осей.
Влияет ли низкая температура на давление в зимних шинах?
Оказывается, да! Давление в шинах падает с температурой. Предполагается, что каждые 10 °C ниже приводят к снижению давления на 0,1 бар. По этой причине показания манометра, подключенного к вентилю в отапливаемом гараже, могут существенно отличаться от того, если бы мы использовали прибор на станции во время сильных морозов.
Это стоит учитывать при определении того, какое давление в зимних шинах подойдет для вашего автомобиля. При большом перепаде температуры рекомендуется увеличить давление на 0,2 бар , чтобы оно адаптировалось к окружающей среде.Однако по мере того, как полоска на термометре движется вверх, вам нужно будет отрегулировать уровень давления.
Интересно, что описанная проблема не возникает, когда мы решаем накачать шины азотом. Однако этот метод не очень популярен. Однако, если мы решимся на это, не забудьте перебалансировать колеса.
Необходим контроль давления!
Необходимо подчеркнуть, что для безопасного передвижения, и не только зимой, необходимо регулярно проверять уровень давления в шинах.Особенно, если наша машина не оснащена датчиками TPMS.
Следует помнить, что каждая шина, вне зависимости от ее цены и способа эксплуатации, постепенно теряет давление. На это влияет не только упомянутая выше температура, но и механические элементы, такие как клапан, через который воздух может медленно выходить.
.Как подготовиться к исследованиям. Рекомендации, советы
1. Кровь лучше всего собирать утром, перед приемом пищи и жидкости (особенно сладкой) - чаще всего вы получаете информацию о том, что вы должны быть натощак. Важно, чтобы ребенок по возможности не ел за 12 часов до планируемого забора проб для лабораторных исследований. В случае младенцев и детей младшего возраста допустим легкий завтрак, он не оказывает существенного влияния на большинство основных лабораторных тестов.Исключение составляет тест на уровень глюкозы, в этом случае перед исследованием ребенок должен получить около 200 мл несладкой жидкости.
2. Любые медицинские процедуры могут вызвать у ребенка тревогу. Беспокойство и раздражение могут затруднить правильный сбор и вызвать у ребенка страх перед будущим. Важно заранее сообщить ребенку о различных этапах процедуры. Не следует, однако, говорить, что она будет совсем безболезненной, ведь если ребенок испытает во время нее боль, он почувствует себя обманутым.После такого опыта он не поверит нашим следующим объяснениям или заверениям. Чтобы уменьшить беспокойство ребенка, хорошо сказать, что это будет только очень короткий и маленький укол, и что мама/папа будут с ним все время. Можно взять любимую игрушку: куклу/мишку. Важно подготовить ребенка к сотрудничеству с медсестрами в пункте сбора. Стоит сказать, что дамам, сдающим кровь, стоит прислушаться. Детям до 2 лет требуется психологическая поддержка, объятия и успокоение во время загрузки.Само присутствие и особенно близость родителя действует на ребенка успокаивающе. Ребенок отличный наблюдатель, поэтому мы должны сами подавать хороший пример и не проявлять нервозности, такая процедура является достаточно стрессовой для ребенка.
3. Кровь для исследования обычно берут из вены на локтевом сгибе, иногда из вены на передней поверхности кисти. Из-за анатомического строения в месте инъекции может появиться синяк или гематома. Эти типы осложнений не являются патологическими и не связаны с некомпетентностью команды.Для того чтобы противодействовать им, следует прижать место прокола примерно на 5 минут (ручку не сгибать), чтобы не появилась гематома.
.







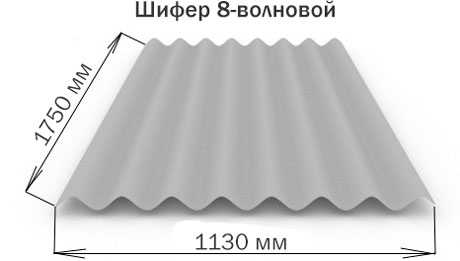





 Вызов дизайнера:
Вызов дизайнера: